فرآیند پرستاری
فرآیند پرستاری روشی سیستماتیک و علمی در حرفۀ پرستاری برای ارائه مراقبتهای پرستاری است. مبتنی بر تفکر انتقادی و روش حل مسئله است. هدف از فرآیند پرستاری، شناسایی عکسالعمل های مددجویان به مشکلات بالفعل و بالقوۀ تهدیدکنندۀ سلامتی و برنامهریزی و انجام مراقبتهای پرستاری در راستای رفع نیازهای مددجو میباشد.
فرآیند پرستاری، بر اساس استانداردهای مراقبتی پرستاری بهداشت روانی که توسط انجمن پرستاران آمریکا تدوین شده است؛ میباشد و شامل بررسی (Assessment)، تشخیصهای پرستاری (Nursing diagnosis) ، برنامه ریزی (Planning)، اجرا (Implementation)و ارزشیابی (Evaluation) است (شکل شمارۀ1).
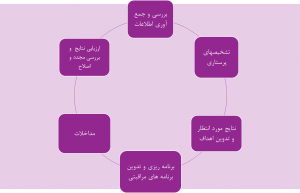
شکل شمارۀ 1 : فرآیند پرستاری
بررسی و شناخت:
به معنی جمع آوری و تجزیه و تحلیل اطلاعات برای رسیدن به تشخیصهای پرستاری است. به طور کلی از دو بخش اخذ تاریخچۀ روانپزشکی و معاینۀ وضعیت روانی فعلی بیمار تشکیل شده است.
اولین منبع برای جمع آوری اطلاعات خود بیمار و پس از آن، افراد مهم زندگی او مانند اعضای خانواده، همکاران و دوستان میباشد.
یک شرح حال کامل باید در پایان بتواند موارد زیر را در ارتباط با بیمار مشخص نماید:
1.سابقۀ ابتلا به بیماريهاي روانپزشکی
2 .وجود مشکلات احتمالی در وضعیت جسمی
3 .شناسایی عوامل مستعد کننده و تسریع کنندۀ بیماري.
4 .شناسایی عوامل موثر در پیش آگهی بیماري.
5 .شناسایی نقاط قوت و ضعف بیمار مانند شخصیت قبل از بیماري، وجود یا عدم وجود سیستمهاي حمایتی، شغل و …
6 .شناسایی مکانیسم هاي دفاعی روانی که توسط بیمار مورد استفاده قرار میگیرد.
7 .شناسایی مشکلات بالفعل و بالقوه بیمار
مصاحبه:
براي اخذ شرح حال از بیمار یا همراه به روش هایی مانند مصاحبه نیاز است. مصاحبه، مهمترین ابزار جمع آوري اطلاعات در مورد وضعیت روانشناختی بیمار است. همچنین با استفاده از آزمایشات تشخیصی و آزمون هاي روانشناختی نیز میتوان اطلاعات مهمی به دست آورد.
مصاحبه یک روش پویا، مهم و مؤثر در اخذ اطلاعات از بیمار است. مصاحبه علاوه بر اخذ اطلاعات، در ایجاد رابطه درمانی نیز موثر است.
بطور کلی اهداف مصاحبه شامل:
- اخذ یک تصویر کلی از زندگی بیمار،
- برقراري اعتماد و اطمینان متقابل که در برخورد با بیماران روانی ضروري است،
- برقراري تفاهم جهت اتخاذ شیوه درمانی و تشخیص میباشد.
شرایط لازم براي مصاحبه:
1 -فراهم نمودن مکانی خلوت، امن و بدون مزاحمت:
- اغلب بیماران زمانی به راحتی صحبت میکنند که مطمئن باشند دیگران گفته هاي آنها را نمی شنوند. لذا فراهم نمودن محیطی امن، آرام و دور از سر و صدا شرط لازم براي مصاحبه است.
- اتاق مصاحبه باید عاري از هر گونه عوامل تحریکی و وسایل خطرناك مانند آینه، جالباسی سیار، کابل برق و هر وسیله دیگري که ممکن است بیمار به هنگام بروز پرخاشگري از آنها استفاده کند، باشد.
- بهتر است بیمار و پرستار مقابل هم و هم سطح یکدیگر بنشینند. این روش نشستن امکان تماس چشمی بین بیمار و پرستار را تسهیل میکند.
- براي رعایت ایمنی پرستار، بهتر است پرستار نزدیک به خروجی اتاق مصاحبه بنشیند.
2 -راحتی در بیمار:
- مصاحبه را باید با یک صحبت ساده و کوتاه شروع نمود تا بیمار احساس راحتی نماید.
- باید با زبان ساده با او صحبت کرد و از بیان اصطلاحات روانپزشکی خودداري نمود.
3 -مدت مصاحبه:
- طول مدت مصاحبه بایستی بر حسب شرایط بیمار و میزان تحمل او در نظر گرفته شود.
- مدت زمان مصاحبه بطور متوسط 45 دقیقه می باشد، اما بسته به وضعیت بیمار متغیر است.
- در بیماران سایکوتیک و نا آرام یا افرادي که مشکلات جسمی دارند؛ چون تحمل کمتري دارند، زمان مصاحبه نباید بیشتر از 20 دقیقه طول بکشد.
4 -آغاز مصاحبه:
- پرستار پس از خوش آمد گویی باید خود را به بیمار معرفی نماید و هدف خود را از مصاحبه بیان نماید. این مسئله باعث میشود بیمار احساس راحتی نموده و براي برقراري ارتباط، آمادگی بیشتري کسب نماید.
- بیمار را با القاب رسمی مانند نام خانوادگی باید مورد خطاب قرار داد (در کودکان استثنا دارد).
- پس از معارفه و بیان هدف بهتر است به بیمار اجازه داده شود تا چنانچه سوالی به ذهنش می رسد، بیان کند. سپس از او خواسته شود در مورد علت مراجعه به بیمارستان و یا در مورد مسائلی که فکر او را مشغول کرده است، صحبت را شروع کند.
- پس از اینکه بیمار مشکل خود را بیان نمود، باید به او کمک شود تا آزادانه صحبت کند.
5 -یادداشت برداشتن:
- در جریان مصاحبه لازم است از صحبت هاي بیمار یادداشت تهیه شود.
- ولی اگر بیمار با یادداشت برداري مخالفت نمود، باید به خواسته بیمار احترام گذاشته شود.
6 -رازداري:
- هر چند پرستار از نظر اخلاقی و قانونی وظیفه دارد اصل رازداري را رعایت نموده و محرم اسرار بیمار باشد، اما همیشه نمیتوان آن را به طور کامل رعایت نمود. مثلا وقتی بیمار افکار خودکشی یا دیگرکشی داشته باشد، پرستار باید پزشک و سایر پرستاران را در جریان بگذارد؛ لذا رازداري مطلق نیست. لازمست پرستار به بیمار بگوید که براي حفظ سلامتی و امنیت او و دیگران، بعضی مسائل را نمیتواند محرمانه نگه دارد.
در طول مصاحبه با استفاده از تکنیک هایی نظیر تصریح سازي، انعکاس، تشویق به بیان احساسات، و یا مشاهده و ابراز پیام هاي غیر کلامی مانند تکان دادن سر، میتوان روند مصاحبه را با سهولت بیشتري ادامه داد.
در پایان مصاحبه نیز بایستی با استفاده از تکنیک خلاصه کردن، نکات مهم مصاحبه را مرور نموده و از بیمار خواسته شود تا اگر مطلب دیگري وجود دارد، مطرح نماید.
برخی از موارد خاص مصاحبه:
1-مصاحبه با بیماران گوشهگیر: باید فعال بود و حالات چهره و حرکات بدنی مورد توجه قرار گیرد. اگر برای بحث درمورد موضوع خاصی مشکل دارد موضوع عوض شود.
2-مصاحبه با بیماران پرخاشگر: نکات ایمنی در نظر گرفته شود. به بیمار زیاد نزدیک نشد. مصاحبه در مکانی آرام و بدون محرک انجام گیرد. فضا کافی باشد. پرستار نزدیک در خروجی بنشیند. از رفتارهای تهدید آمیز مانند بالای سر بیمار ایستادن، خیره و لمس بیمار اجتناب شود. در صورت ادامۀ پرخاشگری یا تشدید آن مصاحبه متوقف شود.
3- مصاحبه با بیماران مانیا: برای بیماران حراف حدود مشخص شود. مصاحبه با این بیماران نیازمند رویکرد آرام و اطمینان بخش است.
4- مصاحبه با بیماران افسرده: چون این بیماران داوطلبانه صحبت نمیکنند لازم است سوالات اختصاصی در مورد داشتن فکر خودکشی و سایر علایم بیماری سوال شود.
5- مصاحبه با بیماران سایکوتیک: از سوالات کوتاه و عینی استفاده شود. سوالات باز و سکوت طولانی استفاده نشود. با هذیانها مقابله نشود یا رفتاری بر باور یا عدم باور علایم نشان داده نشود.
6- مصاحبه با بیماران گنگ و بهت زده: در مقابل بیماران کاتاتونیک باید مراقب خود بود چون ممکن است به طور ناگهانی تحریک پذیری نشان دهند. بهتر است فرد دیگر هم در مصاحبه حضور داشته باشد. در این بیماران ظاهر عمومی و رفتارهای غیر کلامی، به دقت مورد مشاهده قرار گرفته و ثبت شود.
7- مصاحبه با بیماران بدبین: باید رسمی و توأم با احترام رفتار نمود و جزئیات تصمیمات را برای آنها شرح داد.
8-مصاحبه در شرایط اورژانس: مصاحبه خلاصه و کوتاه باشد. تأکید بر نکات مهم که برای مداخلۀ فوری، لازم است کفایت میکند.
شرح حال بالینی بیمار روانپزشکی:
شرح حال بالینی بیمار روانپزشکی شامل اطلاعات زیر است که به توضیح هر یک می پردازیم:
- اطلاعات شناسایی (Identity Data):
شامل: نام و نام خانوادگی، سن، جنس، سطح تحصیلات، وضع تاهل، تعداد فرزند، شغل، وضعیت اقتصادي، زبان، نژاد، محل سکونت، ملیت و مذهب است.
محل و موقعیت مصاحبه، منابع ارجاع کننده بیمار (باید مشخص شود که درمانجو با اختیار خود مراجعه کرده یا به صورت اجباري و توسط دیگران آورده شده است) و روان پزشک معالج. منبع ارجاع بیمار میتواند از مطب پزشک، مراجعه شخصی، سیستم قضایی و … باشد.
منابع کسب اطلاعات باید ذکر شود: خود بیمار، اعضاي خانواده، دوستان، پلیس و غیره.
- شکایت اصلی (Chief complaint):
در این بخش، علت مراجعه و شکایت اصلی بیمار به زبان خودش و عینا با کلمات خود بیمار هر قدر هم که بی ربط و عجیب باشد، ذکر میشود. معمولا این سوال پرسیده میشود: “چه چیزي سبب شد که این زمان به بیمارستان مراجعه کنید؟”
اگر بیمار قادر به صحبت نبود، توضیحات سایر منابع اطلاعات در مورد مشکلات وي باید در قسمت سابقۀ بیماري کنونی گنجانده شود ( با معرفی وي و ثبت نسبت فرد با بیمار).
- سابقۀ بیماری کنونی (Present Illness):
این بخش اطلاعات بسیار مهمی در مورد چگونگی شروع بیماري (به صورت ناگهانی یا تدریجی)، رویدادهایی که نزدیک به زمان بروز اختلال در زندگی فرد رخ داده است (عوامل تسریع کننده) و شرایط بیمار در هنگام شروع علائم فراهم میکند. اغلب با این سوال که “ناراحتی هاي شما چطوري شروع شد؟” میتوان به اطلاعات کاملی در مورد بیماري رسید. در ادامه از این قبیل سوالات از بیمار پرسیده میشود. “چه وقت متوجه شدید مشکل دارید؟ نشانهها ناگهانی شروع شدند یا تدریجی؟” این قسمت شرح حال مفیدترین بخش براي تشخیص گذاري است.
چگونگی شروع مشکلات کنونی، سیر آنها، عوامل زمینه ساز و برانگیزاننده (مثل عوامل موقعیتی یا بین فردي) و تداوم بخش (مثل افکار بیمار و اجتناب ها) در این قسمت آورده میشوند.
- سابقۀ بیماریهای قبلی (Past Illness):
در این قسمت دوره هاي قبلی بیماري هاي جسمی و روانی فرد توصیف میشوند.
چگونگی آغاز و نشانههاي بیماريهاي گذشته، وسعت ناتوانیها، نوع درمانهاي به عمل آمده و اثرات آنها، بستريهاي قبلی و نام بیمارستانها و میزان رعایت درمان در این قسمت آورده میشوند.
بیماري هاي دوران کودکی، سابقۀ ایمن سازي در دوران کودکی و بزرگسالی، سابقۀ بیماريهاي مزمن، بیماريهاي داخلی، قلب و عروق، غدد، جراحیها، ضربه به سر، سوانح جنگ، اختلالات تشنجی، سابقۀ تزریق خون و فرآورده هاي خونی، سابقۀ بستري در بیمارستان، سابقۀ آلرژي دارویی و غیر دارویی، مصرف دارو و نوع دارو، مصرف الکل، وابستگی به مواد مخدر و استعمال دخانیات (مدت زمان مصرف و تعداد نخ) نیز در این قسمت ثبت میشوند.
- سوابق خانوادگی (Family History):
اطلاعات مربوط به تعداد اعضاي خانواده، سن والدین، رابطه خویشاوندي و شغل آنها، رابطه خویشاوندي بیمار و همسرش، نظر و بینش خانواده نسبت به بیماري شخص، رابطه بیمار در خانواده با کدام شخص بهتر و با کدام شخص مختل است، در صورت فوت والدین و یا سایر اعضا تاریخ و علت فوت آنها، ترتیب تولد و احساسات فرد در مورد خانواده، وضعیت اجتماعی اقتصادي خانواده، شرح مختصري از وضعیت هر یک از اعضاي خانواده شامل
وضعیت شغلی، تحصیلی، سن و هرگونه بیماري روانی و جسمی، بستري شدن و درمان هاي انجام شده، در این قسمت ثبت میشود.
- تاریخچۀ زندگی شخصی یا سابقۀ شخصی (Personal History):
هدف از سابقۀ شخصی عبارت است از:
1 . توصیف رویدادهاي مهم در طول زندگی شخص، بخصوص وقایعی که موجب تشدید نشانههاي روانپزشکی شدهاند.
2 . نمایش تغییرات در ظرفیت عملکردي در طی زمان.
دوره هاي رشدي شخص و هیجانهاي غالب مربوط به دورههاي مختلف زندگی بیمار در این قسمت ثبت میشوند.
1 -6 –دورههاي پیش از تولد و ضمن تولد: در این بخش تولد به موقع یا زودرس، نوع زایمان و مشکلات حین زایمان، مصرف دارو در بارداري و شیردهی، وضعیت سلامت مادر در بارداري، عوارض تولد، نقایص مادرزادي، وضعیت بیمار در زمان تولد، رابطه با مادر و … باید مورد توجه قرار گیرد. در این بخش سوالاتی از این قبیل پرسیده میشود:
- وضعیت سلامت مادر در بارداري چگونه بوده است؟
- مصرف دارو یا مواد در بارداري وجود داشته؟ چه داروهایی؟
- نوع زایمان طبیعی بوده یا سزارین؟
- تولد به موقع داشته یا تولد زودرس؟
- در هنگام تولد مشکل خاصی داشته؟
- نقایص مادرزادي داشته؟
- در هنگام زایمان براي مادر و بیمار چه مشکلاتی ایجاد شده است؟
- نوزاد در هنگام تولد تنفس به موقع داشته؟
- به موقع شروع به شیر خوردن کرده یا نه؟
- زردي داشته یا نه؟ اگر زردي داشته چه اقدامی انجام شده؟ آیا تعویض خون انجام شده است؟
- مادر در دوران شیردهی دارو یا مواد خاصی مصرف نموده است؟ چه داروهایی؟
2 -6 -اوایل کودکی (تولد تا پایان سه سالگی): کیفیت ارتباط والدین مخصوصا مادر با کودك، میزان حضور مادر در کنار کودك، مراقبین کودك، وضعیت تغذیهاي (با شیر مادر یا شیر مصنوعی)، مشکلات خوردن و خواب، وضعیت رشد و تکامل مانند حرف زدن، راه رفتن، آداب دفع، اختلالات رفتاري مانند ناخن جویدن، کوبیدن سر، بی قراري، اضطراب جدایی، ترسها و وحشت شبانه، هر گونه رویداد استرس زا در این دوران نظیر مرگ یا جدایی والدین و … . همچنین بررسی در مورد شخصیت بیمار در این دوران ضرورت دارد.
- نوع شیر مصرفی چه بوده؟ شیر مادر یا مصنوعی؟
- چه زمانی از شیر گرفته شده است؟
- چه زمانی از پوشک گرفته شده است؟
- مراقبین کودك چه کسانی بودند؟
- آیا توسط مادر نگهداري شده یا مراقب دیگري غیر از مادر داشته؟
- میزان حضور مادر در کنار کودك چقدر بوده؟
- ارتباط کودك با والدین چگونه بوده است؟
- چه موقع گردن گرفته؟
- چه موقع شروع به راه رفتن کرده؟
- چه موقع شروع به حرف زدن کرده؟
- آیا در زمینۀ خواب مشکلاتی داشته؟ چه مشکلاتی؟
- آیا در زمینۀ شیر و غذا خوردن مشکلاتی داشته؟ چه مشکلاتی؟
- آیا اختلالات رفتاري از قبیل ناخن جویدن، کوبیدن سر، ترس ها و وحشت شبانه داشته؟
- آیا کودك با چشمانش اطرافیان را دنبال میکرده؟
- آیا وابستگی شدید به مادر داشته؟
- آیا جدایی از مادر را تحمل میکرده؟
- آیا بیمار در این دوران، خجالتی، منزوي، ترسو، بیش فعال، معاشرتی و … بوده است؟
- بازيها و اسباب بازيهاي مورد علاقه او چه بوده است؟
3-6- دورۀ پیش از مدرسه (سه تا شش سالگی): تعیین هویت جنسی، همانند سازي و تشکیل وجدان از حوادث مهم این دوره است. روابط دوستی و بازيها، روشهاي تربیتی، وجود یا فقدان اختلالات رفتاري مانند کابوس، وحشت شبانه، ترسها، شب ادراري، رفتارهاي ضد اجتماعی، اضطراب و مورد سوء استفاده قرار گرفتن.
سوالات زیر در این زمینه کمک کننده هستند:
- آیا مادر به کودك لباسهاي مرتبط با جنسیت میپوشانده؟ (به دختر لباسهاي دخترانه مثل بلوز و دامن و به پسر بلوز و شلوار)
- کودك بیشتر تمایل به بازي با همسالان جنس موافق داشته یا مخالف؟
- آیا کودك بازيهاي مرتبط با جنسیت داشته یا نه؟ (مثال: در صورت مذکر بودن، بازي با ماشین و در صورت مونث بودن بازي با عروسک)
- روش تربیتی کودك سختگیرانه بوده یا منفعلانه؟
- چه اختلالات رفتاري در این دوران داشته؟
- در این دوران سوالاتی در مورد تعیین جنسیت داشته یا نه؟ (مثال: چرا من با دخترها فرق میکنم؟)
- آیا اسباب بازيهاي خود را به همسالان خود میداده؟
- آیا اکثرا تنها بازي میکرده یا با دیگران؟
- آیا در جمع همسالان و کودکان دیگر حاضر میشده؟
- در مهمانیها منزوي بوده یا اجتماعی؟
- آیا اغلب بازيهاي خاصی میکرده؟
- عواطف و احساسات کودك چگونه بوده است؟
- درگیري و نزاع با همسالان خود داشته یا نه؟
4 -6 -دورۀ دبستان (شش تا یازده سالگی): سن ورود به دبستان، وجود یا عدم وجود ترس از مدرسه، تحمل جدائی، دوستیها، وضعیت یادگیري، روابط با دوستان و همکلاسی ها، فعالیتهاي فوق برنامه، مسائل تربیتی و تحصیلی. فرار از مدرسه یا منزل، بی رحمی نسبت به حیوانات و … .
در این بخش میتوان از این قبیل سوالات استفاده نمود:
- سن ورود به مدرسه چند سالگی بوده؟
- تمایل به مدرسه رفتن داشته؟
- ترس از مدرسه داشته؟
- آیا براي کودك تستهاي قبل از مدرسه انجام شده؟ نتیجه آن چه بوده؟
- آیا مجبور بودید در مدرسه کنار فرزند خود بنشیند یا نه؟
- معلمین مدرسه از فعالیت درسی وي راضی بودند؟
- در هنگام درس خواندن توجه و تمرکز داشته؟
- در مدرسه فعال بوده یا منزوي؟
- فعالیت معمول داشته یا بیش از حد؟
- در مدرسه در فعالیتهاي فوق برنامه شرکت داشته یا نه؟
- در مدرسه درگیري داشته یا نه؟
- رفتار وي با همکلاسیهاي خود چگونه بوده؟
- در مدرسه دوست یا دوستانی داشته یا نه؟
- در فهمیدن دروس مشکلی داشته یا نه؟
- در این دوران فرار از مدرسه یا منزل داشته یا نه؟
- رفتار وي با حیوانات چگونه بوده؟
5-6-بلوغ و نوجوانی: سن شروع بلوغ، روابط با همسالان، قرار ملاقات و رابطه جنسی، سوء مصرف مواد، ظهور اهداف شغلی، تحصیلات و کار و فعالیتهاي فوق برنامه، پیشرفت تحصیلی، روابط اجتماعی، مشکلات هیجانی و … .
در این بخش سوالاتی از این قبیل پرسیده میشود:
- سن شروع بلوغ چه زمانی بوده؟
- در زمان بلوغ چه علائمی داشته؟
- چگونه متوجه بلوغ وي شدید؟
- آیا والدین قبل از بلوغ با وي در این زمینه صحبت کردهاند یا نه؟
- در مورد بلوغ چه سوالاتی پرسیده؟
- چه مشکلاتی در دوران بلوغ داشته؟
- وضعیت تحصیلی وي چگونه بوده؟
- کیفیت ارتباط با همسالان چگونه بوده؟
- قادر به کنترل هیجانات خود بوده یا نه؟
- در این دوران سابقۀ استعمال سیگار و دخانیات داشته؟
- سابقۀ استعمال الکل و مواد مخدر داشته؟
- در این دوران چه علاقمنديهایی داشته؟
6-6 -بزرگسالی: ازدواج و سایر روابط عاشقانه، سابقۀ جنسی، سابقۀ شغلی، سابقۀ نظامی، مصرف مواد و الکل، تجربۀ زندان، علایق جنبی؛ معمولا واداشتن بیمار به توصیف فعالیتهاي خود در طول یک روز مفید میباشد. سوالات مطرح در این زمینه نظیر:
- سربازي رفته یا معاف شده؟
- در شغل خود پایدار بوده یا مرتبا شغل خود را تغییر داده؟
- روابط اجتماعی وي چگونه است؟
- درگیري و نزاع داشته یا نه؟
- سابقۀ زندان دارد یا نه؟
- سابقۀ مصرف سیگار داشته؟ چه میزان؟
- سابقۀ مصرف مواد مخدر و الکل داشته یا نه؟ نوع و میزان؟
- ازدواج سنتی داشته یا عاشقانه؟
- از روابط زناشویی خود راضی میباشد؟
- ارتباط با جنس مخالف چگونه است؟
- شخصیت زودرنج و حساس دارد یا نه؟
- آیا زود عصبانی میشود؟ و سوالاتی از این قبیل.
در این قسمت، علاوه بر موارد پیشگفت، موارد ذیل نیز لازمست بررسی و ثبت گردد:
- رژیم غذایی مصرفی بیمار
- میزان مصرف چاي و قهوه
- ورزش
- ارتباط با دیگران
- خواب مناسب
- فعالیت هاي اجتماعی
- کنترل وزن
- استرس هاي شغلی و خانوادگی
معاینۀ وضعیت روان :
در معاینه وضعیت روانی (MSE)Mental Status Examination به صورت نظام مند کارکردهاي رفتاري، شناختی و هیجانی بیمار در هنگام مصاحبه بررسی میشود.
معاینه وضعیت روانی نیازمند مشاهده، گفتگو با بیمار، جستجو و کاوش است. در نشانه شناسی اختلالات روانی باید توجه داشت که تعریف و بررسی دقیق علائم و نشانههاي بالینی مشکل است، زیرا علائم و نشانهها به صورت ذهنی بوده و عینی نیست. یعنی نیاز است که علائم اختلالات کشف شود. برای شناسایی اختلالات روانی، لازم است با تعریف و انواع علائم و نشانههای آن آشنا شد.
Sign (به خود کلمه انگلیسی توجه کنید چون در بعضی منابع نشانه و در بعضی دیگر علایم ترجمه شده است): یافتههای عینی و مشاهدات بالینی مانند عاطفۀ محدود.
Symptom (به خود کلمه انگلیسی توجه کنید چون در بعضی منابع نشانه و در بعضی دیگر علایم ترجمه شده است): تجربیات ذهنی که بیمار بیان میکند مانند خلق افسرده.
علائم اختلالات روانی شامل دو ویژگی هستند:
1)شکل علامت
2) محتواي علامت
این دو ویژگی دقیقا باید مورد ارزیابی قرار گیرند.
مثلا بیمار بیان میکند که در ذهنش فکري هست که به او میگوید “وي آدم بدي است”. این محتواي علامت است که از نظر شکل علامت نیز باید مورد بررسی قرار گیرد. آیا این موضوع به صورت توهم، هذیان، اختلال درك و عاطفه بوده یا آنکه نوعی وسواس میباشد؟
مسئلۀ مهم دیگري که باید به آن توجه کرد افتراق بین رفتارهاي بهنجار و نابهنجار است و در واقع میتوان گفت چه بسا بسیاري از علائم اختلالات روانی در یک فرد بهنجار نیز با شدت بسیار کمتري دیده میشوند (مثلا هر کسی در زندگی خود دچار افسردگی میشود). اما زمانی این نشانهها و علائم از نظر روانپزشکی به عنوان بیماري اهمیت پیدا میکنند که:
1- شدت آنها بسیار زیاد باشند.
2-براي مدت زمان طولانی باقی بمانند.
3-عملکرد فرد را بر هم بزنند.
برخی از اجزاي وضعیت روانی را میتوان با مشاهده شناسایی نمود مثل وضعیت روانی حرکتی و ظاهر عمومی بیمار.
برخی دیگر از طریق صحبت با بیمار و پرسیدن سوالات مختلف قابل شناسایی است؛ نظیر جهت یابی، تمرکز و حافظه.
براي بررسی تجارب ذهنی بیمار که در چهره و ظاهر بیمار آشکار نیستند نیاز به کنکاش و جستجو وجود دارد؛ زیرا لازمست به طور عمیقتري به جستجوي معنایی که در پشت کلمات و رفتار بیمار نهفته است، بپردازیم. مانند خلق، ادراك، محتواي فکر و اشتغالات ذهنی.
علاوه بر شناسایی علائم و نشانهها، باید چگونگی تاثیر آنها بر احساسات و عملکرد فردي و اجتماعی بیمار نیز بررسی گردد.
بخش هاي معاینه وضعیت روانی، علائم و نشانههای هر بخش و تشخیصهای پرستاری مربوطه
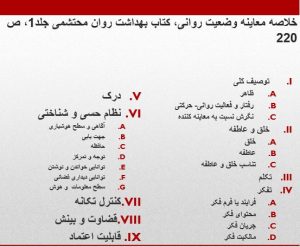
شکل شمارۀ 2: خلاصه معاینه وضعیت روان
معاینۀ وضعیت روانی شامل بخش هاي زیر است:
- توصیف کلی General description شامل:
1-1 ظاهر عمومی Appearance General شامل:
(لباس پوشیدن dressing ، آرایش grooming، بهداشت hygiene، وضعیت بدنی posture و تماس چشمی eye contact و….)
با مشاهدۀ وضعیت ظاهري و فیزیکی بیمار در طی مصاحبه میتوان اطلاعاتی از ظاهر بیمار کسب نمود. منظور از وضعیت ظاهري و فیزیکی عبارتند از :
طرز نشستن، لباس پوشیدن، آراستگی و طرز نگاه کردن، مناسب یا نامناسب بودن پوشش، جوانتر یا مسن تر از سن به نظر رسیدن، برقراري تماس چشمی.
مثال: علائمی مثل دستهاي مرطوب، تعریق پیشانی، چینهاي افقی روي پیشانی میتواند حاکی از وجود اضطراب باشد، چشمهاي باز و گشاد، لرزش دستها، قامت خمیده، پایین افتادن گوشه لبها، وجود چینهاي عمودي روي پیشانی، همچنین پوشیدن لباس هاي تیره و ظاهر ژولیده و بی توجهی به خود میتواند مطرح کنندۀ افسردگی باشد.
پوشیدن لباسهاي شاد و روشن، شاد و شنگول به نظر رسیدن، تحرك بیش از حد و آرایش غلیظ و بیش از حد به ظاهر خود رسیدن میتواند مطرح کننده مانیا باشد.
ظاهر عمومی بیمار باید به گونه اي واضح و شفاف ثبت شود که اگر کسی گزارش را میخواند بتواند بیمار را به خوبی در ذهن خود تصور نماید.
روش بررسی: مشاهده
سوالاتی که باید پاسخ داده شوند عبارتند از:
بیمار لباسها و ظاهر مرتب دارد یا آشفته و نامرتب؟
سن ظاهري و تقویمی بیمار با هم مطابقت دارد؟
تماس چشمی برقرار میکند؟
طرز نشستن بیمار روي صندلی چگونه است؟
تشخیصهای پرستاری مربوط به ظاهر عمومی :
- نقص مراقبت از خود SELF-CARE DEFICIT (نقص در مراقبت از تغذیه خود، نقص در مراقبت از خود حمام/بهداشت)
مشخصه های تعریف شده (“شواهد”):
ناتوانی در آوردن غذا از ظرف به دهان
ناتوانی از شستشوی بدن یا اعضای بدن
اختلال در توانایی یا عدم علاقه به انتخاب لباس مناسب برای پوشیدن، لباس پوشیدن، نظافت، یا نگهداری
ظاهر در سطح رضایت بخش
ناتوانی یا عدم تمایل به انجام مراحل توالت کردن بدون کمک وبی اختیاری
عدم تمایل به استحمام منظم
موی شانه نشده؛ لباس های کثیف؛ بوی بد بدن و نفس؛ ظاهر ژولیده
خوردن فقط چند لقمه غذا از سینی غذا
2-1 فعالیت روانی حرکتی Psychomotor activity:
وجود حرکات غیر طبیعی مثل لرزش و سفتی اندامها، ادا و اطوار، تقلید حرکات، کندي یا چابکی حرکات، گره کردن انگشتان در این قسمت باید بررسی و ثبت گردد.
به عنوان مثال حرکات آهسته بیماران افسرده، حرکات سریع بیماران مانیا و حرکات عجیب و غریب بیماران اسکیزوفرنیا.
سوالی برای بررسی این بخش از بیمار پرسیده نمیشود. روش معاینه مشاهده است.
علایم و نشانههای بخش فعالیت روانی- حرکتی:
- تهييج رواني-حركتي Agitation Psychomotor : وقتي فرد در واكنش به تنش دروني، فعاليت بيش از حد جسمي و رواني از خود نشان ميدهد.
- كندي رواني-حركتي Hypokinesia : كم شدن و كند شدن فعاليتهاي رواني-حركتي.
- بيش فعالي Hyperkinesia : فعاليت زياد همراه با بيقراري، پرخاشگري و تخريب.
- كاتالپسي Catalepsy: وضعيت ناهنجار از اندامها و بدن كه مي تواند براي مدت طولاني در وضعيت ناراحت باقي بماند.
- انعطاف پذيري موميflexibility Waxy: آهنگ عضلاني ناهنجار از اندامها همراه با كيفيتي مومي شكل كه معمولا ناشي از كاتالپسي است. در اين اختلال بيمار را به هر شكلي كه قرار دهيم بهمان صورت باقي ميماند.
- منفي كاريNegativism : مقاومت بدون انگيزه آشكار، نسبت به تمامي مداخله ها
- وسواس عملي Compulsion: ميل اجتناب ناپذير براي انجام يك عمل تكراري و غير منطقي.
- تيكTic : انقباضات و تكانها غير ارادي و گاه بگاه عضلات بخصوص عضلات صورت و شانه كه اغلب موضعي بوده و بنظر مي رسد منشا رواني دارد.
- آتاكسي Ataxia: در انجام حركات ارادي، توانايي هماهنگ سازي وجود ندارد.
- رفتار كليشه ايStereotypy : حركات تكراري منظم
- پژواك رفتارEchopraxia : تقليد اتوماتيك حركات فرد ديگر بوسيله بيمار
- دوگانگي حركتي Ambitendency : بيمار متناوبا حركات متضاد انجام ميدهد.
- استازيا آبازياAbasia Astasia : راه رفتن بصورت تلو تلو خوردن كه با حركات چرخشي و پرتابي ناگهاني همراه است.
- تيك کلامی: ميل غير قابل كنترل براي بيان كلمات زشت يا صداهاي ناهنجار از بيخ گلو
- لالی Mutism : عدم توانايي كامل در صحبت كردن و يا امتناع از آن.
- كره Chorea : حالتي غير مداوم و نامنظم و غير ارادي و تشنجي است و ممكن است علت رواني يا جسمي داشته باشد.
- آكاتژيا Akathisia : احساس ذهني ناراحتي عضلانی است كه موجب مي شود بيمار دچار بيقراري شود. يا مدام قدم بزند.
تشخیصهای پرستاری مربوط به علائم روانی حرکتی:
- خطر صدمه دیدن RISK FOR INJURY در ارتباط با تحریکپذیری روانی – حرکتی Psychomotor agitation
3- 1 نگرش بیمار Attitude
لحن عاطفی است که نسبت به معاینه کننده، خدا و افراد دیگر یا بیماری خود نشان میدهد. ممکن است حس خصومت، عصبانیت، درماندگی، بدبینی، نمایش بیش از حد، خود محوری یا انفعال را منتقل کند. به این ترتیب، نگرش بیمار نسبت به بیماری متغیر مهمی است. آیا بیمار شاکی است که کمک را رد میکند؟ آیا بیمار بیماری را روانپزشکی می بیند یا غیر روانپزشکی؟ آیا بیمار به دنبال بهبودی است یا برای رنج کشیدن در سکوت کناره گیری کرده است؟
نگرش بیمار اغلب در طول مصاحبه تغییر میکند، و توجه به چنین تغییراتی مهم است.
نحوه بررسی: سوال پرسیدن و ارزیابی کلی
علایم و نشانههای بخش نگرش:
- همکاری Cooperativeness
- غیر همکارانه Non cooperativeness
- طفره رفتن Evasive
- دوستانه Friendly
- دفاعی guarded
- خصمانه Hostile
- دست انداختن Manipulation
- خوش بینانهOptimistic
- بدبینانهPessimistic
تشخیصهای پرستاری مربوط به نگرش
- مقابله دفاعی DEFENSIVE COPING (طرح ریزی مکرر خودارزیابی مثبت کاذب بر اساس یک الگوی محافظت از خود جهت دفاع در برابر تهدیدات درک شده اساسی برای احترام به خود) مشهود با داشتن نگرش برتر نسبت به دیگران
- اختلال در مفهوم خود یا self concept یا درک از خود منفی
- اختلال در تعاملات اجتماعی (درصورت داشتن نگرش دفاعی guarded)
- احتمال صدمه به خود و دیگران ( در صورت داشتن نگرش خصمانه Hostile)
- فقر آگاهی و دانش (نگرش منفی با خدا)
- آشفتگی تصویر ذهنی از بدن خود
- هیجان Emotionشامل خلق و عاطفه میباشد:
1-2 خلق Mood:
خلق، نمود درونی هیجان است. هیجان مستمر و نافذي که ادراك شخص را از دنیا تحت تاثیر قرار میدهد. هیجانات درونی و ذهنی بیمار که از زبان خود بیمار بیان میشود. مثل حالت غمگینی، دلتنگی، اضطراب، سرحالی، احساس گناه، وحشت زده بودن و … . لذا باید از بیمار در مورد احساسش سوال کرد تا متوجه وضعیت خلق او شویم و با توجه به تعریف خلق، لازمست اصطلاحاتی که بیمار براي بیان کیفیت خلق خود به کار می برد را یادداشت نماییم. مثال: بد نیستم، سرحالم، احساس دلتنگی میکنم، خسته ام، احساس خوبی دارم، افسرده ام و ..
نمونه سوالات براي بررسی خلق بیمار:
خلق متعادل: آیا شادي یا ناراحتی بی دلیل ندارید؟
خلق تحریک پذیر: آیا تحملتان کم نشده به نحوي که شدیدا واکنش نشان دهید؟
الان چه احساسی دارید؟
از چه چیزهایی بیشتر لذت میبرید؟
علایم و نشانههای بخش خلق:
- Eutymic خلق متعادل
- خلقهای بالا :
- Elvatadبالا
- Euphoria نشئه (افکار بزرگ منشی)
- Expansive گسترده یا بسیط
- Ecstasy خلسه (حالت پرواز)
- خلقهای پایین:
- Dysphoric ملال انگیز
- Depressed افسرده
- Anxiety اضطراب
- Fear full می ترسد
- سایر خلقها
- خلق تحريك پذير Irritable: فردي كه در مقابل محركات پاسخي شديدتر از آنچه كه بايد ميدهد. ابراز سريع خشم، رنجش و بي حوصلگي
- سوگ يا داغ ديدگي Grief : غمگيني كه در اثر يك فقدان بزرگ بوجود ميآيد.
- ترك لذت :Anhedoniaفقدان لذت، علاقه، بي ميلي و بي رغبتي نسبت به هرگونه فعاليتي
- نوسان خلق Mood Swings : در این حالت فرد خلق با ثباتي ندارد
- اضطراب موج آزاد : Free floating anxietyبيمار هميشه و بطور مداوم در اضطراب و نگراني به سر مي برد
- هراس Panic : حمله اضطرابي حاد و شديد همراه با آشفتگي شخصيتي و اضطراب كه با احساس فناي قريب الوقوع همراه است. بيمار منبع ترس خود را نمي داند.
- تهييج Agitation:اضطراب و آشفتگي شديد كه بيقراري و بيتابي باعث سلب آرامش از بيمار ميشود.
- تخليه هيجاني Abreaction :رهاسازي هيجانات پس از يادآوري تجربه اي دردناك
- دوگانگي احساس Ambivalence: وجود همزمان دوتكانه متضاد نسبت به يك شي، يك فرد يا يك موضوع، در همان شخص و در همان زمان.
- تنش Tension :بيقراري رواني- حركتي همراه با بيم و هراس
- آلكسي تايمي Alexithymia: ناتواني براي توصيف يا آگاهي از هيجان و خلق خويش
- Labile بی ثبات: خلق ناپایدار به تغییرات غیرقابل پیش بینی، غیرقابل کنترل و سریع در احساسات اشاره دارد. این معمولاً به دلیل شرایط سلامت روان، مانند اختلالات دوقطبی و شخصیت، و شرایط پزشکی که بر بخشهایی از مغز که احساسات را کنترل میکنند، تأثیر میگذارد، ایجاد میشود.
تغییرات فیزیولوژیک مربوط به خلق:
- بی اشتهایی Anorexia
- پرخوری Hyperphagia
- بیخوابی Insomnia (اول شب Early، وسط شب Mid و آخر شب Late)
- پرخوابی Hypersomnia
- تغییرات شبانه روزی
- کاهش انرژی Energy changed
- تغییر لیبیدو Libido changed
- یبوست constipation
- اسهال Diarrhea
تشخیصهای پرستاری مربوط به تغییرات فیزیولوژیک
تغییر تغذیه بیش از نیاز بدن ( در صورت افزایش وزن)
تغییر تغذیه کمتر از نیاز بدن (کاهش وزن)
آشفتگی در الگوی خواب
2-2 عاطفه affect
تجلی خارجی و ظاهري هیجان فرد می باشد و همان چیزي است که در چهره بیمار و حالت بدن او مشاهده میگردد. مانند گریه، خنده، لرزش و … . نکته مهم دیگر در بررسی عاطفه بیمار توجه به تناسب عاطفه با خلق بیان شده بیمار و شدت آن می باشد. مثلا وقتی بیمار در بیان خلق خود میگوید امروز سرحال و خوشحالم باید این خوشحالی و سرحالی در چهره وي مشهود باشد؛ در غیر اینصورت عاطفه با خلق نامتناسب است.
علایم و نشانههای بخش عاطفه:
- عاطفه نامتناسب Inappropriated affect
- محدودRestricted
- Blunted کند
- سطحی Surface
تشخیص پرستاری Emotion
- خطر صدمه به خود و دیگران (در خلقهای بالا)
- غم و اندوه معیوب morbid grief reaction در صورت وجود دلیل برای غم و اندوهش. اگر دلیل نداشت تشخیص پرستاری برایش مطرح نیست
- خطر صدمه و آسیب به خود و دیگران در صورت پرخاشگری
- اختلال در تعاملات اجتماعی در صورت in appropriate affect
- اضطراب Anxiety
- تکلم Speech
وضعیت تکلم بیمار از نظر بلندي و تون صدا، پرحرفی و کم حرفی، یکنواختی، خوش زبانی و مفهوم بودن گفته هاي بیمار، بررسی میشود. علاوه بر این، هر گونه اختلال تکلم مانند لکنت، لالی، لالی انتخابی و آفونی ( از دست دادن صدا) ثبت میگردد.
علایم و نشانههای بخش تکلم
فشار کلام Pressured speech: مسلسل وار سخن گفتن و مجال ندادن به مخاطب
حرافی volubility / Logorrhea: پر حرفی بدون فاصله بین حرفها
فقر کلامی Poverty of speech: فقیر از نظر خزانه لغات
تکلم غیر خود بخودی non- spontaneous : صحبت در جواب به سوال و صحبت مستقیم با وی
فقدان آهنگ طبیعی تکلم Dysprosdy: زبان مادری شبیه زبان خارجی به نظر برسد.
دیزآرتری Dysarthria: نچرخیدن راحت زبان و اختلال در بیان و ادای کلمات به علت اختلال در اعصاب زبان، لب، گلو و دهان
لکنت زبان Stuttering: تکرار پیاپی و کش دادن اصوات و سیلابها
بریده گویی Cuttering : تکلم غیر عادی و ناموزون به صورت ادای سریع و انفجاری کلمات
آفازی کلی Global Aphasia: اختلال توأم آفازی حسی و حرکتی
آفازی ژارگون Jargon Aphasia: کلمات ادا شده واژه سازی شده و کلمات بی معنی با زیر و بم متفاوت و لحن متغیر تکرار میشود.
آفازی حرکتی Motor Aphasia : اختلال تکلم به علت اختلال عضوی مغز ، باقی ماندن قدرت فهم و از بین رفتن توانایی بیان
آفازی حسی Sensory Aphasia: از بین رفتن توانائی درک معنی کلمات
آفازی نحوی Syntactical Aphasia: ناتوانی ربط دادن مناسب کلمات
آفازی اسمی Nominal Aphasia اشکال در پیدا کردن نام درست اشیاء
- تفکر Thought:
تفکر عبارت است از جریان هدفدار عقاید، رمزها و تداعیها که در مواجهه با یک مسئله آغاز شده و به نتیجهاي منطقی منتهی میشود. تفکر در سه بخش بررسی میشود:
1-4 فرم و جریان فکر :
در بررسی جریان تفکر به اختلالاتی مانند حاشیه پردازي، پرش افکار، سستی تداعی ها، تداعی صوتی، بی ربطی کلام، انسداد فکر و فشار تکلم پرداخته میشود که از صحبت هاي بیمار میتوان به وجود این اختلالات پی برد. برای بررسی این بخش سوال خاصی پرسیده نمیشود .
علایم و نشانههای بخش فرم و جریان تفکر
- تفكر كاذب thinking Dereism : عبارتست از فعاليت ذهني كه با منطق و واقعيت يا تجربه هماهنگي ندارد.مثال وقتي بيمار عقيده دارد كه با حركت دست خود مي تواند ماشيني را از حركت باز دارد.
- تفكر سحرآميز thinking magic : تقريبا حالت تفكر كاذب دارد. مثال: فردي باور دارد كه اگر صحنه مرگ كسي را در ذهنش ببيند حتما آن شخص مي ميرد.
- تفكر در خودمانده T. Auttistic: در اين اختلال شخص دچار اشتغال ذهني در دنياي دروني و خصوصي خود مي شود. فرد چنان در خيالي و دروني خود غرق مي شود كه رابطه او با واقعيتها قطع مي گردد.
- پرش افكار Flight of idea: تغيير سريع افكار يا کلام پاره پاره. يعني فرد بطور سريع از اين شاخه به آن شاخه مي پرد.
- واژه سازي Neologism : در اين اختلال وقتي بيمار واژه درستي براي ابراز فكر و عقيده خود پيدا نمي كند، واژه ديگري مي سازد، مثال كفش سر بجاي کلاه.
- سست شدن تداعي ها Association of Lossening : اختلال در پيشرفت منطقي افكار ، عقايد بي ربط و گسسته در يك موضوع به موضوعي ديگر منتقل مي شود.
- فشار تكلم speech of Pressure : بيمار بطور سريع، بلند و شتابزده سخن مي گويد.
- پرگويي Logorrhea : کلام فراوان، پرفشار و پيوسته، تكلم مفرط كنترل نشدني
- كندي تفكر T. Retarded: جريان آهسته و وقفه دار تفكر با اندك بودن تداعي ها. سوالات را به كندي جواب ميدهد.
- سالاد كلمات salad word خلوطي بي ربط و اساسا غير قابل فهم از كلمات و عبارات.
- تفكر مماسي Tangentiality : تكلم به گونه اي انحرافي، مورب يا حتي بي ربط كه در آن به ايده اساسي پرداخته نمي شود.
- حاشيه پردازي Circumstantiality : فرد قادر به تشخيص مطالب اساسي و ضروري از مطالب غير ضروري نمي باشد.
- پژواك کلام Echolalia : شخص بيمار، كلمات يا عبارات شخص ديگر را بطور بيمارگونه تكرار مي كند.
- رفتارکلام ي كليشه اي Verbigeration : در اين حالت، بيمار يك يا چند جمله را بطور مستمر تكرار ميكند. كلمات و جملات هيچ ربطي به هم ندارند و ممكن است بيمار ساعتها اين جملات يا كلمات را با خود تكرار كند.
- درجا زدن perseveration : تكرار بيمارگونه يك پاسخ به محرك هاي مختلف.بيمار به سوالات جديد پاسخ قبلي را ميدهد.
- تداعي صوتي Clang Association : تكلم معطوف به صوت كلمه تا معني آن. مثال كلاغ و چراغ.
- تفكر پارالوژيك T . Paralogia: نتايجي كه بيمار از يك مسئله ميگيرد غير منطقي است و روابط اصولي را درك نمي كند و از مسائل مختلف استدلال اشتباهي دارد.
- انسداد Bloking : قطع ناگهاني رشته افكار قبل از اتمام فكر يا عقيده.
تشخیص پرستاری فرم و جریان فکر
اختلال درتعاملات اجتماعی
2-4 محتوای فکر :
در محتواي تفکر، فکر خودکشی، فکر دیگر کشی، هذیانها، اشتغالات ذهنی، ترسها و وسواسها مورد بررسی قرار می گیرد.
باید دقت شود که چون بیمار هذیانهاي خود را غیر منطقی نمیداند، برخورد پرستار بی طرفانه باشد تا بیمار احساس نکند که پرستار قصد بحث و یا متقاعد کردن او را دارد.
1-2-4 هذیان Delusion :
عقیده نادرستی که بر استنباط غلط شخص متکی است و با استدلال اصلاح نمیشود و فرد اعتقاد راسخ به واقعی بودن این عقاید دارد. هذیانها یا در طول مصاحبه مشخص میشوند و یا ممکن است نیاز به پرسیدن سوالاتی باشد. باید دقت شود که چون بیمار هذیانهاي خود را غیر منطقی نمیداند، برخورد پرستار بیطرفانه باشد تا بیمار احساس نکند که پرستار قصد بحث و یا متقاعد کردن او را دارد.
نمونه سوالات براي بررسی هذیان:
آیا فکر میکنید فرد یا افرادي قصد اذیت کردن شما را دارند؟
آیا فکر میکنید نیاز به مراقبت شدید دارید؟
آیا فکر میکنید افکار شما تحت کنترل دیگران است؟
آیا شده که دیگران فکر کنند شما اعتقادات عجیب و غریبی دارید؟
آیا فکر میکنید کشف بزرگی کرده اید؟
آیا تا بحال فکر کرده اید که میتوانید جهان را اصلاح کنید؟
آیا قدرت خاصی در خودتان احساس میکنید؟
آیا فکر میکنید آدم بسیار ثروتمندي هستید؟
آیا فکر میکنید دنیا در حال نابودي است؟
آیا فکر میکنید شما عامل بدبختی خانواده خود هستید؟
آیا احساس گناه میکنید؟
آیا فکر میکنید همسرتان به شما خیانت میکند؟
آیا فکر میکنید یک شخصیت برجسته اجتماعی از شما خوشش میآید و عاشق شماست؟
آیا فکر میکنید دائما در حال غارت شدن هستید؟
آیا فکر میکنید آدم بسیار فقیري هستید؟
آیا فکر میکنید شما را سحر و جادو کردهاند؟
آیا فکر میکنید اطرافیانتان شما را به کارهاي ناشایستی مثل قتل و دزدي متهم میکنند؟
آیا فکر میکنید فرد یا افرادي قصد مسموم کردن شما را دارند؟
آیا فکر میکنید افکار شما در هوا پخش شده و دیگران افکار شما را میشنوند؟
آیا فکر میکنید افراد یا گروههایی با هیپنوتیزم یا امواج رادیویی قصد دارند افکارشان را وارد ذهن شما کنند؟
وقتی چند نفر با هم در حال صحبت هستند آیا فکر میکنید در مورد شما صحبت میکنند؟
پس از اینکه مشخص شد بیمار هذیان دارد، محتواي هذیان باید مشخص شود. به این منظور از بیمار سوال میشود که چه برداشتی از این وضعیت دارد؟ ممکن است پاسخ بیمار این باشد که به من صدمه می زنند یا عده اي مرا تعقیب میکنند. واکنش بیمار به هذیان نیز لازم است بررسی شود. مثلا بیماري که هذیان گزند و آسیب دارد، واکنشی بصورت مراقبت شدید از خود میتواند داشته باشد.
مسئلۀ مهم دیگر در بررسی هذیان بیمار، این است که باید مطمئن شویم که اعتقادات بیمار زمینۀ فرهنگی نداشته و واقعا هذیان است.
2-2-4 فوبیا Phobia
فوبیا ترسی آگاهانه، غیر منطقی و شدید از موقعیتها یا مواجهه با چیزهایی است که منجر به اضطراب شدید و
اجتناب آگاهانه فرد از موقعیت شود. فوبیا، ترس از حیوانات، اشیاء، موقعیت هاي اجتماعی، حضور در مکانهاي شلوغ و … را شامل میشود. در بررسی فوبیا، محتواي ترس و تاثیر آن در زندگی بیمار نیز لازمست بررسی شود.
3-2-4 افکار وسواسی Obsession
افکار مزاحم و آزار دهنده اي که در ذهن بیمار بوده و بیمار قادر نباشد آنها را نادیده بگیرد. در صورت داشتن چنین افکاري، دقیقا باید ثبت گردند.
4-2-4 افکار خودکشی و دیگر کشی Suicidal and homicidal thoughts
در مورد بررسی داشتن یا نداشتن افکار خودکشی و دیگرکشی باید مستقیما از بیمار سوال شود که آیا قصد
خودکشی و آسیب رساندن به خود یا دیگران را دارد یا نه؟ در صورت داشتن این افکار باید از طرح و نقشه آن مطلع شد. همچنین در مورد سابقۀ خودکشی و دیگرکشی در بیمار و سایر اعضاي خانواده باید سوال شود. عوامل خطر در این زمینه عبارتند از: مذکر بودن، سن بالاي 40سال، تنها بودن (مجرد، مطلقه و …،) سایقه اقدام به خودکشی و نوشتن وصیت نامه. در صورت داشتن افکار خودکشی و دیگرکشی سایر اعضاي تیم درمان از جمله پزشک و پرستاران دیگر، باید در جریان قرار گیرند.
درجه بندي افکار خودکشی:
درجه 1 :من فقط دوست دارم بمیرم ولی قصد خودکشی ندارم.
درجه 2 :دوست دارم شب بخوابم و دیگر بیدار نشوم و یا ماشینی با من برخورد کند ولی خودم دست به این کار نمی زنم.
درجه 3 :به خودکشی فکر میکنم ولی طرح و نقشهاي براي آن ندارم.
درجه 4 :براي اینکه درد نکشم، به خودکشی با خوردن قرص فکر کردهام اما واقعا دوست ندارم بمیرم. فقط به اینها فکر میکنم.
درجه 5 :درباره خودکشی فکر میکنم. براي آن طرح و نقشه هم دارم مثلا انداختن خودم جلوي ماشین، قرص خوردن، دار زدن و …
علایم و نشانههای بخش محتوای فکر
انواع هذیانها:
- هذيان گزند و آسيب Persecution : در اين هذيان فرد عقيده دارد كه كسي را گروهي قصد آزار و اذيت يا فريب دادن او را دارند. مثال عده اي مي خواهند به او آسيب برسانند يا او را به قتل برسانند.
- هذيان بزرگمنشي Grandeur : در اين هذيان فرد برداشت مبالغه آميزي از اهميت، نيرو يا هويت خود
- دارد.
- هذيان كنترل Control : باور غلط مبني بر اينكه افكار، اعمال و احساسات فرد توسط نيروي خارجي كنترل مي شود.
- ربايش فكر Withdrawal : شخص اظهار مي دارد كه افكارش توسط ديگران يا نيروهاي خارجي به بيرون كشيده مي شود.
- كاشتن فكر Insertion : شخص اظهار مي دارد كه افكاري توسط نيروها و اشخاص ديگر در مغزش كاشته مي شود.
- پخش افكار Broadcasting : بيمار فكر مي كند كه افكارش توسط ديگران شنيده مي شود.
- هذيان انتساب Reference : باور اشتباهي شخص مبني بر اينكه رفتار ديگران به او مربوط است. مثال شخص بيان مي كند كه ديگران به او مي خندند.
- هذيان نفي وجود Nihilistic : در اين هذيان فرد تصور مي كند كه حوزه يا قسمتي از بدن او وجود ندارد.
- هذيان حسادت Jealousy : در اين هذيان، شخص اعتقاد دارد كه همسرش به او خيانت مي كند و براي اثبات عقيده مدارك و داليلي جمع آوري مي نمايد.
- هذيان فقر poverty : در اين هذيان، شخص عقيده دارد كه تمام دارائيش را از دست داده و در فقر كامل به سر مي برد و خود و خانواده اش در اثر اين فقر و نداري خواهند مرد.
- هذيان جسمي Somatic : در مورد جسم خود عقايد باطلي دارد، مثال مي گويد كه مغزش پوسيده است. هذيان مسموم شدن Poisoning : بيمار اصرار دارد كه به ديگران بقبوالند كه مي خواهند او را مسموم كنند به همين دليل از خوردن غذا امتناع مي كند.
- هذيان اختراع Invention : بيمار اعتقاد دارد چيزي كشف يا اختراع كرده است.
- هذيان مذهبي Religious : بيمار اعتقاد دارد كه يكي از مراجع يا پيشوايان ديني مي باشد و با خدا در تماس است.
- هذيان گناه Guilt : بيمار اعتقاد دارد كه مرتكب گناه شده است.
- اروتومانيا Erotomania : اين هذيان بيشتر در خانمهاست و عقيده دارند كه كسي عميقا عاشق آنهاست.
- اشتغال فكري Preoccupation : روي يك موضوع واحد متمركز مي شوند.
- ادراك هذياني Perception Delusional : بيمار از يك ادراك واقعي، تفسيري هذياني دارد. مثال ناگهان احساس مي كند كه بارش باران حاكي از نزديك شدن زمان مرگ اوست.
- وسواس عملي Compulsion : نياز بيمارگونه براي انجام يك تكانه ،كه اگر مورد مقاومت قرار گيرد ايجاد اضطراب ميكند. هيچ هدفي از اعمال خود ندارد فقط احساس مي كند كه با اين عمل از وقوع چيزي در آينده جلوگيري مي نمايد. (در بخش حرکتی سوال میشود اما چون با وسواس فکری معمولا در کنار هم سوال میشود اینجا هم بیان شده است.)
- وسواس فكري Obsession : عقيده فكر يا تكانه مستمر كه با منطق، قابل حذف از هوشياري نيست. اغلب همراه با اضطراب هستند.
- خود بيمارانگاري Hypochondriasis : نگراني بيش از اندازه از سالمت بدن و متمركز شدن روي آن بدون علائم فيزيولوژي
انواع فوبیاها
- ترس بيمارگونه Phobia : ترس مستمر و بيمارگونه، غير واقعي و شديد از يك شي يا موقعيت.فوبيك ممكن است غير واقعي بدون ترس را درك كند ولي قادر به رفع آن نيست.
- فوبي ساده Specific phobia : ترسي كه به يك موضوع يا يك موقعيت خاص باشد.
- فوبي اجتماعي Phobia Social : ترس غير منطقي از موقعيت هاي اجتماعي مثل سخنراني در جمع.
- فوبي از بلندي Acrophobia : از جاهاي بلند و ارتفاعات ترس غير منطقي دارد.
- آگورافوبيا Agoraphobia : ترس از فضاي باز مثل خيابان
- كلاستروفوبيا Claustrophobia ترس از فضاي بسته مثلا آسانسور
- زوفوبيا zoophobia : ترس از حيوانات
5-2-4 تفکر انتزاعی
برای این موضوع میتوان از ضربالمثلهای آشنا برای بیمار استفاده کرد. اگر بیمار قادر به تفسیر ضربالمثل بود تفکر انتزاعی Abstract و اگر پاسخهای عینی داد دارای تفکر ذاتی Concrete است. سن باید مورد توجه باشد. از شباهتها و تفاوتها هم میشود سوال کرد. مثلا شباهت سیب و پرتقال.
تشخیصهای پرستاری محتوای فکر
- فکر وسواسی Obsession : سوال پرسیده میشود. تشخیص پرستاری: اضطراب
- ترس بیمار گونه Phobia : از بیمار سوال میشود. تشخیص پرستاری: اضطراب
- خودکشی suicide : از بیمار مستقیم سوال میشود. تشخیص پرستاری: خطر آسیب به خود
- دگرکشی homicide : از بیمار مستقیم سوال میشود و هم مشاهده و بیان دیگران. تشخیص پرستاری: خطر آسیب به دیگران
- بددهنی coprolalia :دو تشخیص پرستاری: خطر آسیب به خود و دیگران و اختلال در تعاملات اجتماعی
- درک (perception)
در این بخش، انواع توهم و سایر اختلالات درکی مثل ایلوژن (خطاي درکی)، مسخ شخصیت و مسخ واقعیت بررسی میشود.
1-5 توهم (Hallucination):
ادراك حسی غلط بدون وجود محرك واقعی می باشد. در صورت داشتن توهم باید مشخص شود که توهم بیمار در کدامیک از حواس پنجگانه است (نوع بینایی، شنوایی، بویایی، چشایی و لامسه). اگر داشتن توهم برایمان اثبات شد، باید به محتواي توهمات بیمار پی ببریم. مثلا اگر از نوع شنوایی است باید از بیمار سوال شود که صداهایی که میشنود به بیمار چه میگوید یا از بیمار چه می خواهد. اطمینان از چیستی و ماهیت توهمات شنوایی آمرانه بسیار حائز اهمیت است. بنابراین چنانچه بیماري دچار توهم شنوایی آمرانه باشد باید از او پرسیده شود که این صداها به او چه می گویند؟ آیا به او دستور میدهند کار خطرناکی مثل آسیب زدن به خودش را انجام دهد؟ در صورت وجود توهم شنوایی آمرانه با محتواي پرخاش اقدامات پرستاري خاصی در اولویت مراقبت هاي پرستاري براي این بیمار قرار خواهد گرفت.
نمونه سوالات براي بررسی وجود توهم:
آیا صداهایی می شنوید که دیگران آنها را نشنوند؟
آیا چیزهایی می بینید که دیگران قادر به دیدن آنها نیستند؟
2-5 ایلوژن یا خطای حسی (Illusion):
ادراك حسی غلط با وجود محرك خارجی. درك غلط از محرکات محیطی است. به این مفهوم که فرد شیئی را بجاي شیء دیگري اشتباه میگیرد. مثلا جالباسی را به شکل یک انسان و یا ریسمان را به شکل یک مار میبیند. یا اینکه در باغ، شاخه درخت را به صورت مار میبیند. بنابراین تفاوت ایلوژن و توهم در این است که در توهم بر خلاف ایلوژن، محرکات خارجی وجود ندارد.
3-5 مسخ شخصیت (Depersonalization):
مسخ شخصیت به معناي احساس جدایی از خود و غیر وقعی بودن می باشد؛ انگار که فرد از بیرون نظاره گر خودش است. مثلا فرد بعد از تجربه یک رویداد استرس زا احساس میکند که خودش نیست یا انگار از بدنش جدا شده است. بیمار از این وضعیت آگاه است.
4-5 مسخ واقعیت (Derealization):
احساس تغییر واقعیت یا تغییر محیط یا محیط غیر واقعی را مسخ واقعیت میگویند. در مسخ واقعیت فرد احساس میکند که دنیاي اطرافش غیر واقعی یا عجیب است؛ مثلا اظهار میکند که آدم ها، اشیاء یا حیوانات و پرندگان بزرگتر یا کوچکتر به نظر می رسند. فرد به این حالت آگاهی یا بینش دارد.
نمونه سوالات براي بررسی مسخ شخصیت و مسخ واقعیت:
آیا تابحال خود را خارج از وجودتان احساس کردهاید؟
آیا احساس میکنید که بعضی از قسمت هاي بدنتان تغییر کرده است؟
آیا تابحال احساس کردهاید که محیط اطرافتان (مثل آدم ها یا ساختمان ها) واقعی نیستند؟
علایم و نشانههای بخش درک
انواع توهم:
- توهم پيشخواب Hypnagogic
- توهم پسخواب Hypnopompic
- توهم كينستتيك Kinesthetic : به صورت احساس از دست دادن تعادل، افتادن از بلندي و نظاير آنها است كه با عكس العمل پريدن ار خواب همراه است.
- توهم شنوايي Auditory : شنيدن صداهايي كه منشأ خارجي ندارند. اين اختالل شايع ترين و خطرناكترين توهم در اختالالت رواني است.
- توهم بينايي Visual : درك غير واقعي در محدوده بينايي مي باشد، يعني فرد چيزهايي را مي بيند كه وجود خارجي ندارند.
- توهم بويايي Olfactory : بيشتر در اختالالت طبي، مخصوصا در ارتباط با لوب گيجگاهي مشاهده ميشود.
- توهم لمسي Tactile : بيمار احساس میکند حشره اي زير پوستش حركت مي كند يا احساس لمس شي سرد يا گرمي را مي كند.
- توهم چشايي Gustatory : درك اشتباهي مزه ها . اين توهم نادر و معمولا با توهم بويايي همراه است.
- توهم جسمي Somatic : توهم مربوط به يك تجربه جسمي كه محل آن به درون بدن راه داده ميشود. شخص حس مي كند داخل بدنش اتفاقي مي افتد.
- توهم كوچك بيني Lilipotion : در اين نوع توهم شخص را كوچكتر از هر اندازه واقعي مي بيند.
- توهم اتوسكوپيك Autoscopic : شخص خود را شفاف و خارج از بدن خود مي بيند.
- توهم كندي حركات Slowmotion : بيمار احساس مي كند در تمام حركات خود دچار كندي شده است.
- توهم سينستزيا Synesthesia : شامل احساسات و توهماتي كه به وسيله ساير حواس درك مي شود. مثال شخص به جاي اينكه صدايي را بشنود آن صدا را مي بيند.
- توهم سايكوموتور Psychomotor : در اين توهم شخص احساس مي كند كه جاي اعضاي بدنش تغيير كرده است مثال احساس مي كند كه بيني او روي دستش قرار دارد.
- توهم منفي Negative : با وجود محرك فرد آن را احساس نمي كند.
انواع اشتباهات یا خطاهای حسی ( ایلوژنها)
- خطای حسی- عاطفی Affective illusion: تحت تاثیر عواطف و هیجانات قوی مثل ترس یا انتظار شدید ظاهر میشود. به عنوان مثال فرد کت روی رخت آویز را به شکل آدم ببیند.
- خطای حسی –کلامی Verbal illusion: درک اشتباهی و عوضی معنا و مفهوم سخنان افراد دیگر یا گفتههای رادیو و تلویزیون مثلا احساس تهدید و اتهام در صحبتهای عادی اطرافیان
- خطای حسی- تصویری illusion Pareidolic: تصاویر واقعی به شکل دگرگون شده و خیالی ظاهر میشود.
چند پدیدۀ مرتبط با اختلالات درکی:
- اختلال در تصویر بدن Body image illusion : عضو بزرگتر و سنگین تر یا کوچکتر و سبک تر از اندازۀ واقعی
- پدیدۀ عضو خیالی Phantom phenomena: عضو قطع شده پیوسته به اندام درک میشود و دچار احساس سوزش، خارش ، درد و …. است.
تشخیصهای پرستاری اختلالات درکی:
اضطراب (محتوای ترسناک توهمها)
صدمه زدن به خود و دیگران (محتوای خطرناک توهمها)
اختلال در درک و طرز تلقی (نه ترسناک و نه خطرناک و…)
- سیستم حسی- شناختی (Sensorium and cognitive system):
سیستم حسی و شناختی شامل سطح آگاهی و هوشیاري، جهت یابی، تمرکز و توجه، حافظه، معلومات و هوش است.
1-6 آگاهی و سطح هوشیاری (Consciousness) :
در صورتی که بیمار از نظر سطح هوشیاري، طبیعی باشد میتوان محتواي هوشیاري مانند جهت یابی، تمرکز و توجه، حافظه، معلومات و هوش را بررسی نمود. در صورت غیر طبیعی بودن سطح هوشیاري، بهتر است سطح هوشیاري بیمار توصیف شود. مثلا: بیمار فقط به تحریکات دردناك پاسخ میدهد.
2-6 جهت یابی (Orientation):
آگاهی نسبت به زمان، مکان و شخص را تشخیص موقعیت و یا جهت یابی گویند. وقتی بیمار دچار فقدان جهتیابی میشود به ترتیب آگاهی به زمان بعد آگاهی به مکان در نهایت آگاهی به شخص مختل میشود و هنگامی که بهبودي پیدا میکند به عکس این حالت، یعنی ابتدا به شخص سپس به مکان و در نهایت به زمان آگاهی پیدا میکند. در صورت داشتن اختلال در هر کدام از این موارد، باید دقیقا ثبت گردد که اختلال جهتیابی در کدامیک از این موارد است.
نمونه سوالات براي بررسی آگاهی بیمار از زمان، مکان و شخص:
الان چه موقع از روز است؟
اینجا کجاست؟
من چه کسی هستم؟
3-6 تمرکز (Concentration) و توجه (Attention):
توجه، میزان تلاش براي تمرکز روي یک محرك و تمرکز، تداوم توجه است. به عنوان نمونه به بیمار گفته میشود که از 100 ، 7 تا 7 کم کند. هدف این است که مشخص شود آیا بیمار میتواند تمرکز خود را حفظ نماید. اگر بیمار در عملیات ریاضی مشکل دارد، میتوان از آزمونهاي ساده تر مثل کسر پی در پی عدد سه از 30 ،نام بردن اسامی ماههاي سال یا روزهاي هفته به صورت برعکس و یا ضرب اعداد یک رقمی استفاده نمود. در صورت نداشتن تمرکز، باید ثبت شود.
4-6 حافظه (memory):
حافظه در 4 بعد بررسی میشود: حافظه فوري، نزدیک، گذشته نزدیک و دور.
حافظه فوري (immediate): به خاطر آوردن مطالب درك شده در طول لحظه ها و دقایق. جهت بررسی این نوع حافظه در حین مصاحبه به بیمار 3 یا 4 کلمه بگویید و سپس از بیمار بخواهید که این کلمات را بعد از 5-3 دقیقه تکرار کند.
حافظه نزدیک (recent ): یادآوري حوادث چند روز گذشته است. جهت بررسی این نوع حافظه سوالاتی نظیر داروهاي مصرفی، آب و هواي روز، زمان هاي ملاقات و نوع غذاي مصرفی پرسیده شود.
حافظه گذشته نزدیک: یادآوري رخدادهاي چند ماه گذشته است، جهت بررسی این نوع حافظه از بیمار بپرسید در فصل گذشته چه اتفاقات مهمی برایش رخ داده است.
حافظه دور (remote ): یادآوري رخدادهاي گذشته بسیار دور است در بررسی این نوع حافظه تاریخ هاي تولد اعضاي خانواده، جشن هاي سالانه، اسامی مدارسی که فرد در آن ها تحصیل کرده است پرسیده شود.
5-6 معلومات و هوش(Information And Intelligence):
با پرسیدن سوالاتی مثل گفتن نام رئیس جمهور، نام پایتخت کشور، و یا نام بردن چند نفر از شعراي مشهور میتوان میزان معلومات و هوش بیمار را ارزیابی نمود. ذکر این نکته مهم است که سوالات باید در حد سطح تحصیلات بیمار باشد. اگر بیمار نتواند به این سوالات پاسخ درست بدهد، باید توسط روانشناس آزمون هوش گرفته شود.
6-6 توانائی خواندن و نوشتن (Ability to read and write):
باید از بیمار خواست که جملهای را بخواند. برای نوشتن باید از بیمار خواست جملهای کوتاه اما کامل بنویسد.
7-6 توانائی دیداری فضائی (Spatial visual ability):
باید از بیمار خواست شکلی نظیر صفحه ساعت یا پنج ضلعیهای متقاطع را رسم کند.
علایم و نشانههای سیستم حسی – شناختی
- آگاه alert
- خواب آلودگی غیر عادی somnolence
- کاهش سطح هشیاری با توهم : ابر گرفتگی شعور Clouding of consciousness
- گیجیconfusion
- بهت Stupor
- سردرگمی Disorientation
- فراموشي Amnesia : فقدان كامل حافظه براي دوره اي از زندگي، كه ممكن است ساعتها يا سالها طول بكشد.
- فراموشي عضوي(Organic amnesia): اين نوع فراموشي به علت آسيب به مغز به وجود مي آيد و طول مدت فراموشي با شدت آسيب رابطه دارد.
- فراموشي تجزيه اي (Dissociative Amnesia): از دست دادن ناگهاني حافظه براي خاطرات مهم و معموال استرس آميز شخصي در ضمن توانايي يادگيري مطالب جديد وجود دارد.
- افزايش حافظه Hypermnsia : حافظه اي كه بطور غير عادي زنده و كامل است و خاطراتي كه بنظر مي رسد مدتها قبل فراموش شده اند دوباره زنده مي شوند.
- تحريف حافظه Paramnsia : تحريف يا جعل حافظه. در واقع شخص واقعيت را با خيال در هم مي آميزد.
- تحريف گذشته Falsification Retrospective : تحريف ناخودآگاه خاطرات و تجربه ها ي گذشته بدليل هيجانات، شناختها و تجربيات منفي.
- افسانه پردازي Confabulation : در اين اختالل حافظه، شخص بصورت ناخودآگاه از مطالب غير واقعي كه خود باور دارد صحبت مي كند.
- آشنا پنداري Deja vu : چيزي را كه شخص براي اولين بار مي بيند فكر مي كند قبال ديده است.
- ناآشنا پنداري Jamais vu : شخص يا موقعيتي را كه قبلا ديده است را بيان مي كند كه نمي شناسد.
- كريپتومنزيا Cryptomnesia : شخص نمي تواند درك كند اتفاقي را كه حس مي كند واقعي است يا خيالي.
- لتولوژيكا Lethologica : در يادآوري يا بكار بردن يك اسم دچار ناتواني موقتي مي شود.
- گوش به زنگ بودن hypervigilance
- حواس پرتی distractibility
- بی توجهی انتخابی selective inattention: عدم توجه ناخودآگاه به برخی محرک های فیزیکی یا عاطفی.
تشخیصهای پرستاری سیستم حسی- شناختی
احتمال صدمه دیدن به علت گیجی و خواب آلودگی
گیجی حاد acute confusion در صورت شکایت بیمار از disorientation
در بخش حافظه: در صورت شکایت گیجی حاد ، احتمال صدمه و آسیب و در صورت عدم شکایت علامت منفی است و مشکل پزشکی است.
- قضاوت (Judgment):
به توانایی ارزیابی درست یک موقعیت و اقدام متناسب در آن موقعیت اطلاق میشود. واکنش بیمار در موقعیتهاي اجتماعی، قضاوت او را نشان میدهند. آیا بیمار میتواند بیش بینی کند در یک موقعیت خاص چه رفتاري انجام دهد؟ آیا بیمار نتیجه احتمالی رفتار خود را میداند؟
براي بررسی قضاوت، میتوان از بیمار سوال کرد که:
اگر پاکت نامهای که آدرسی روی آن نوشته شده است در خیابان پیدا کنید را چه میکنید؟
اگر شما شغلتان را از دست بدهید، زندگی خود را چگونه اداره میکنید؟
اگر همسرتان دوباره با شما بدرفتاري کند چه میکنید؟
اگر اینجا آتش بگیرد چه کار خواهد کرد؟
و یا میتوان در مورد برنامه هاي آینده اش سوال نمود. مثل این سوال که براي شروع زندگی جدید چه فرصت ها و
توانایی هایی دارد؟
پاسخ هاي غیر واقع بینانه نشان دهنده اختلال در قضاوت بیمار است. هر چقدر اهداف و برنامه هاي بیمار با تواناییهایش هماهنگ تر باشد، قضاوت بهتر است.
نمونه پاسخ بیماران مبتلا به اختلالات روان:
بیمار مبتلا به اسکیزوفرنی: نقشۀ من برای آینده این است که دنیا را نابود کنم و دوباره بسازم.
بیمار مبتلا به افسردگی: دنیا را تاریک میبیند.
بیماران مانیا: آینده را درخشان میبینند و تواناییهای خود را نامحدود میدانند.
انواع قضاوت :
قضاوت ذاتی و عینی Concrete judgment : بررسی با سوالات ساده مثلا کیف پول پیدا کنی چیکار میکنی؟
قضاوت اجتماعی Social judgment : سوال در موضوع تعاملات اجتماعی . مثل اگر شما توصف باشید فردی رعایت نکند چه میکنید؟
تشخیص پرستاری قضاوت مختل:
احتمال صدمه دیدن، احتمال صدمه زدن به خود و دیگران
- بینش (Insight):
به میزان آگاهی و درك بیمار از بیماري خود اطلاق میشود. که از همان ابتداي مصاحبه مشخص میشود. بررسی کمیت بهره مندي از بینش طبق DSM-IV (چهارمین چاپ راهنماي آماري و تشخیصی اختلالات روانی) به صورت زیر است:
I: انکار کامل بیماري
II: آگاهی مختصر از بیمار بودن و در عین حال انکار آن
III: آگاهی از بیمار بودن اما گناه آن را به گردن دیگران انداختن یا دیگران را مقصر دانستن یا ربط دادن بیماري به عوامل خارجی یا جسمی
IV: آگاهی از این که بیماري ناشی از چیزي نامعلوم در وجود خودش است.
V: بینش عقلانی: قبول بیمار بودن و ناتوانی از استفاده از این آگاهی در تجارب آتی
VI: بینش هیجانی واقعی: آگاهی هیجانی از انگیزهها و احساسات خود و افراد مهم زندگی که میتواند موجب تغییرات اساسی در زندگی شود. قبول داشتن بیماري و تلاش براي درمان.
در سیستم DSM-V (پنجمین چاپ راهنماي آماري و تشخیصی اختلالات روانی) بر خلاف DSM-IV میزان بینش بیماران به صورت کیفی در سه سطح مختل، نسبی و کامل گزارش میشود:
بینش کامل: بیماري که علائم روانپزشکی خود را نتیجه یک اختلال روانی می داند و معمولا براي درمان خود به مراکز درمانی یا روانپزشک و روانشناس مراجعه میکند، از بینش کامل برخوردار است.
بینش نسبی: بیماري که علائمش را می پذیرد اما آن را توجیه میکند، بینش نسبی دارد. مانند بیماري که میگوید “من مبتلا به اختلال مانیک دپرسیو هستم” اما همچنان بر هذیاناتش تاکید میکند یا دیگران را مسئول بیماري خود میداند و یا علل نامربوط براي آن مطرح میکند.
فقدان بینش (بینش مختل): بیماري که کاملا بیماري خود را انکار میکند. مانند بیماري که در شکایت اصلی میگوید “نمی دونم چرا اینجا هستم”.
نمونه سوالات جهت بررسی بینش بیمار:
مشکل شما چیست؟ به نظر شما آیا باید در اینجا بستري می شدید؟
چرا شما را در اینجا بستري کرده اند؟ به نظر شما آیا نیاز به درمان دارید؟
تشخیص پرستاری بخش بینش:
تشخیص پزشکی است و تشخیص پرستاری ندارد.
در اعتیاد: تشخیص پرستاری انکار بیمار گونه
- کنترل تکانه (Impulse control):
بررسی میزان کنترل بیمار بر روي تکانههاي جنسی، پرخاشگري و غیره. تکانه مجموعهاي از حالات، احساسات و هیجانات درونی فرد است و بررسی آن از این نظر اهمیت دارد که احتمال خطر بیمار براي خود و دیگران مشخص شود و اطمینان حاصل گردد که بیمار به رفتارهاي مورد قبول جامعه تا چه حد آگاه است. میزان کنترل تکانه را در جریان مصاحبه میتوان حدس زد. مثلا بیمار مانیک که در جریان مصاحبه یا در بخش، از نظر جنسی کاملا تحریک شده است، ممکن است براي کارکنان یا سایر بیماران خطرناك باشد.
تشخیص پرستاری کنترل تکانه مختل:
خطر آسیب به خود و دیگران
- قابلیت اعتماد (Reliability):
در پایان مرحله بررسی، پرستار میزان اعتماد به بیمار و گفته هاي او را مشخص میکند. با توجه به وضعیت هوش، قضاوت، بینش و صداقت بیمار میتوان میزان اعتبار گفته هاي بیمار را مشخص کرد. بطور مثال شخصیت هاي ضد اجتماعی فاقد صداقت بوده و بیماران سایکوتیک به دلیل آسیب شدید به قضاوت و بینش، منبع اطلاعاتی معتبري نیستند.
ارزیابی طبی:
ارزیابی طبی، شامل بررسی کامل از کلیه اعضای بدن و معاینه فیزیکی میباشد. هر گونه شکایت جسمی بایستی بدقت مورد توجه قرار گیرد. مطالعات نشان میدهد که 24 تا 60 درصد بیماران از اختلالات جسمانی نیز رنج میبرند.
لینک دو مورد مصاحبه روانپزشکی:
مصاحبه با بیمار استاندارد شده (اختلال دو قطبی)
مصاحبه با بیمار استاندارد شده (اختلال وسواسی-جبری)
منابع:
Martin DC. The Mental Status Examination. In: Walker HK, Hall WD, Hurst JW, editors. Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd edition. Boston: Butterworths; 1990. Chapter 207. Available from: https://www.ncbi.nlm.nih.gov/books/NBK320/ –
بهداشت روان 1. روان پرستاری تالیف محسن کوشان و سعید واقعی. انتشارات اندیشه رفیع. چاپ نهم. 1397
بهداشت روان 1. جمیله محتشمی، فاطمه نوغانی، دکتر اسمعیل شاهسوند. انتشارات جامعه نگر/
آپارات مرکز مهارت های بالینی دانشگاه علوم پزشکی تهران
Nursing Diagnosis in Psychiatric nursing. Care plans and psychotropic medicatons. Mary C. Townsend.


بسیار بسیار عالی .شیوا ودرخور فهم مخاطب و یاری رسان بالینگران و درمانگران نگاشته اید.عااالی و سپاس بیکران.
ممنون که مطالعه کردید